Когда женщине не удается забеременеть, ей рекомендуют пройти ультразвуковое исследование УЗИ) органов малого таза. Если в заключении написано, что есть киста яичника, у пациентки может развиться тревога. Образование обычно бывает доброкачественным и представляет собой полость с жидкостью внутри. Закономерно возникает вопрос: вызывает ли киста яичника бесплодие? Однозначного ответа нет, нужны уточнения, о которых далее пойдет речь. В любом случае чтобы узнать, может ли быть киста связана с нарушением фертильности, надо обратиться к гинекологу, потому что дальнейшая тактика зависит от диагноза.
Функциональные кисты яичника
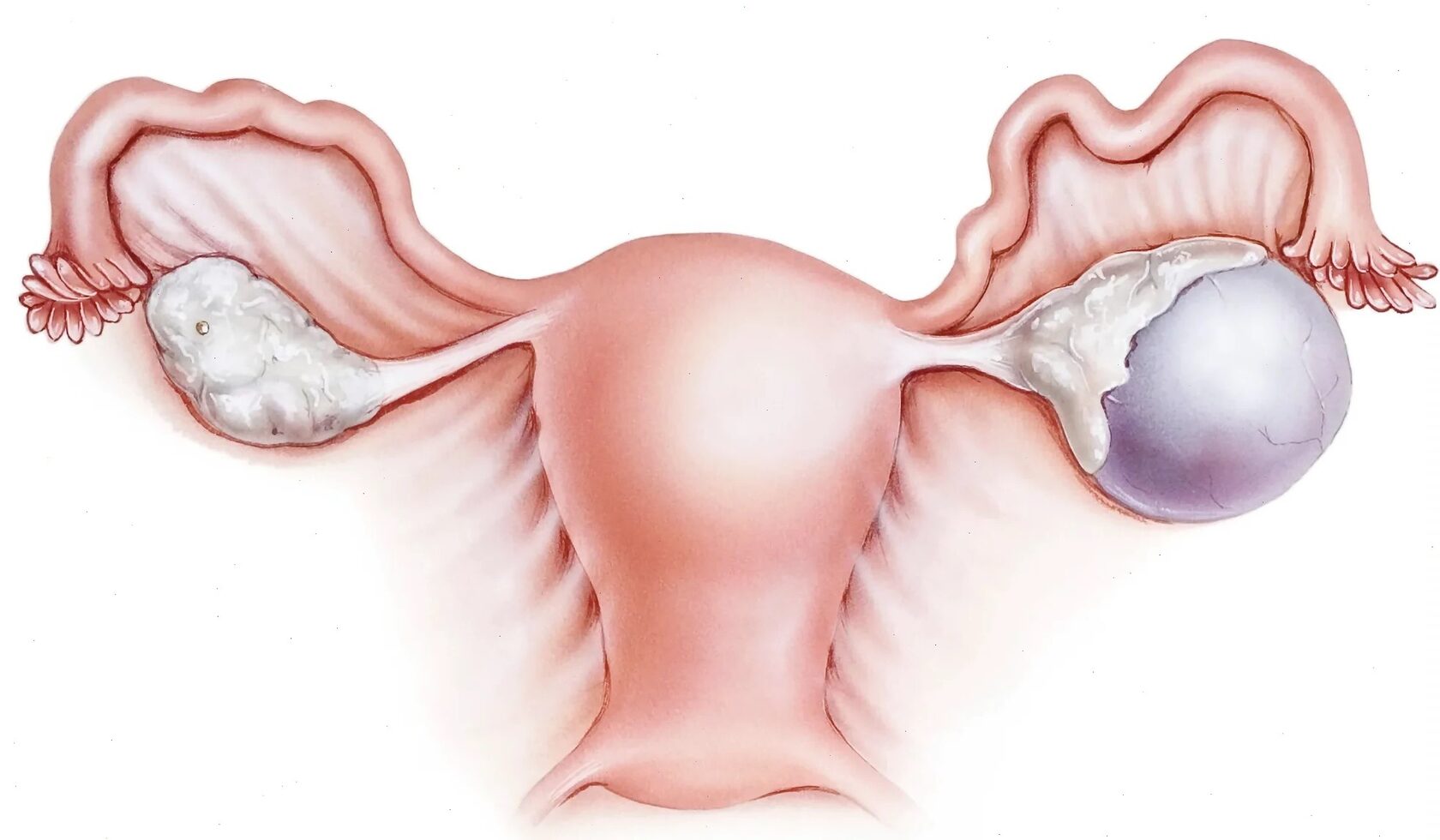
К категории функциональных новообразований яичника относят фолликулярные кисты и кисты желтого тела. По УЗИ имеют тонкие стенки без дополнительных включений.
Фолликулярная киста формируется из-за того, что не происходит овуляции и яйцеклетка остается внутри фолликула. Причина заключается в нарушении концентрации половых гормонов. Фолликулостимулирующий гормон (ФСГ) может стимулировать развитие фолликула с высокой интенсивность, из-за чего он растет. Иногда киста образуется, потому что нет необходимого пика лютеинизирующего гормона (ЛГ) для наступления овуляции. Киста увеличивается в размере, возможна избыточная продукция эстрогенов. На фоне дисбаланса гормонов вероятно нарушение менструального цикла, появление ациклических маточных кровотечений.
Желтое тело – это временная эндокринная структура, образующаяся на месте лопнувшего фолликула яичника после овуляции. В норме функционирует около 14 дней, затем деградирует, если беременность не наступила. После рассасывания желтого тела остается белое тело, которое по сути является рубцом из соединительной ткани. Бывают случаи, когда беременности нет, но желтое тело сохраняется, увеличивается до 3 см в диаметре и продолжает синтезировать прогестерон. Из симптомов также могут быть ациклические маточные кровотечения.
Факторами, приводящими к формированию функциональных кист, являются:
- Использование средств для стимуляции овуляции.
- Применение препарата тамоксифен. Лекарство назначают больным с раком молочной железы.
- Гипотиреоз. При недостаточности функции щитовидной железы увеличивается концентрация тиреотропного гормона (ТТГ), который синтезируется гипофизом. Высокий уровень ТТГ может привести к ановуляции и стимуляции роста кист.
- Курение, особенно в сочетании с низким весом.
Иногда пациентки не замечают у себя симптомов нарушения здоровья. Из распространенных признаков отмечаются боль, дискомфорт, вздутие в животе, задержка менструации, ациклические маточные кровотечения.
Возможно развитие осложнений. Бывает перекрут придатков матки на стороне, где растет киста. Риск перекрута увеличивается, если образование имеет большой размер и продолжает расти. Согласно статистике, такое осложнение характерно для кисты, расположенной справа. Левый яичник меньше подвержен перекруту, потому что его подвижность ограничивает сигмовидная кишка.
Разрыв кисты желтого тела может угрожать здоровью, если произошел в месте расположения крупного сосуда. В целом прогноз благоприятный. Контрольное УЗИ рекомендуют проводить через 6 месяцев. Если нарушения менструального цикла не проходят, может потребоваться дообследование.
Функциональные кисты исчезают самостоятельно через несколько циклов. При наличии образования размером более 10 см в диаметре у женщины детородного возраста рекомендуют хирургическую операцию.
Пациенткам, у которых на фоне менструальных циклов повторно образуются и разрывают кисты желтого тела с кровотечением, назначают гормональные препараты. Например, врач прописывает комбинированные оральные контрацептивы (КОК), если нет противопоказаний.
Пациентки, находящиеся в периоде постменопаузы, при обнаружении кисты яичника сдают онкомаркер СА-125. Если показатель повышен и киста у женщины более 3 см в размере, то советуют хирургическое вмешательство.
Функциональная киста яичника сама по себе обычно не способна вызвать бесплодие, но нарушение фертильности возможно из-за тех же самых причин, по которым и сформировалась киста. Иными словами, образование яичника и отсутствие беременности могут быть проявлениями одного патологического процесса.
Дермоидные кисты
Во время развития девочки в организме матери при нарушении закладки органов из первичных половых клеток образуются тератомы. Их доброкачественные варианты называют дермоидными кистами. В норме из эмбриональных клеток образуются разные органы, поэтому содержимое опухоли может состоять из разных тканей. При гистологическом исследовании выявляются нервные, эндокринные ткани и структуры, схожие с кожным покровом.
Дермоидные кисты выявляют при визуализации органов малого таза у девочек и молодых женщин. Чаще всего никаких симптомов такие доброкачественные новообразования не вызывают. Диагностика может быть затруднена из-за того, что строение дермоидных кист отличается разнообразием. В зависимости от того, какие именно клетки находятся в опухоли, она бывает плотной или мягкой, может даже содержать костную или хрящевую ткань. Размеры варьируются от нескольких миллиметров до десятка сантиметров.
Из вариантов лечения существует только оперативное удаление. В некоторых случаях возможен повторный рост опухоли, который может быть объяснен тем, что в организме остались жизнеспособные клетки кисты.
Синдром поликистозных яичников
Для гинекологической диагностики более информативно исследование с использованием трансвагинального датчика. Недостатком такого способа является то, что он не применяется у пациенток, у которых не было в жизни полового контакта. Диагноз синдром поликистозных яичников (СПЯ) ставится, если хотя бы у 1 яичника объем более чем 10 см3. Если технические возможности аппарата УЗИ и датчика позволяют, то во время УЗИ считают количество фолликулов в яичнике. Наличие фолликулов числом больше 19 и размерами 2-9 мм и/или увеличение овария являются критериями заболевания СПЯ. Врач должен быть осведомлен о том, что у подростков много фолликулов считается нормой и не может быть основанием для диагноза. УЗИ проводят в 1 половине менструального цикла.
Заболевание встречается по разным литературным данным, у 8-21% женщин фертильного возраста. Поликистоз яичников является фактором риска бесплодия. Кроме нарушения детородной функции, у пациенток с СПЯ встречаются проблемы с оволосением (облысение, гирсутизм), повышается шанс развития сахарного диабета, атеросклероза, эндометриоза, психических нарушений (депрессия, тревожное расстройство). У больных чаще, чем в общей популяции, встречается заболеваемость раком яичников, молочной железы и матки. СПЯ ассоциирован с метаболическим синдромом. Страдает эндокринная функция гипоталамо-гипофизарной системы, надпочечников, яичников и нарушается углеводный обмен.
Выделяют 4 вида СПЯ. Классический («А») включает в себя отсутствие овуляции, повение концентрации мужских половых гормонов (оволосение по мужскому типу и т.д.), поликистозность яичника по УЗИ. Ановуляторный фенотип («В») характеризуется гиперандрогенией (по внешним признакам и по результату лабораторных исследований) и ановуляцией. Овуляторный вид («С») представляет собой сочетание гиперандрогении и поликистоза яичников, но при этом овуляция наступает. Неандрогенный вид («D») диагностируется при отсутствии овуляции и мультифолликулярности яичников по УЗИ.
Клиническая картина имеет характерные особенности. Пациентки жалуются на нерегулярный менструальный цикл. Длительность цикла превышает 35 дней, количество менструаций в год – менее 8. Бывают задержки месячных. Иногда цикл укорачивается до 21 дня и менее. Женщин не удовлетворяет внешний вид, потому что кожа имеет склонность к акне, избыточному росту волос на теле, но при этом на голове могут быть залысины. Масса тела либо избыточна, либо слишком легко увеличивается. Почти во всех случаях наблюдаются проблемы с зачатием. Иногда только отсутствие беременности заставляет обратиться к врачу. Часто встречающиеся сопутствующие заболевания при СПЯ:
- Артериальная гипертония.
- Эндометриоз.
- Сахарный диабет.
- Апноэ.
- Ожирение. Имеют значение окружность талии (увеличивается при висцеральном ожирении) и индекс массы тела.
Для уточнения состояния гиперандрогении назначают анализ крови. Исследуют концентрацию общего и свободного тестостерона, глобулина, связывающего половые гормоны, индекс свободных андрогенов. В возрасте до 15 лет индекс не является достоверным показателем патологии. Если тестостероны в норме, рекомендуют определять уровни дегидроэпиандростерона сульфата (ДГЭА-С) в крови и андростендиона. Также исследуют концентрацию антимюллерова гормона (АМГ) у взрослых женщин (подросткам не назначают). Клинически не значимы результаты анализов крови на гормоны, если пациентка принимает комбинированные контрацептивы или другие вещества, влияющие на андрогены (например, спиронолактон). Для уточнения наличия гиперандрогении отменяют препараты минимум на 3 месяца. Также рекомендуют глюкозотолерантный тест (пациенткам без сахарного диабета), определение индекса НОМА, исследование липидограммы (триглицериды, общий холестерин, липопротеиды высокой и низкой плотности).
Для уточнения наличия или отсутствия овуляции женщинам фертильного возраста рекомендуют проводить анализ крови на уровень прогестерона. Биологический материал сдают примерно через 1 неделю со дня предполагаемой овуляции. Результат менее 3 нг/мл означает ановуляцию. Если уровень прогестерона более 3, но менее 10 нг/мл, то следует повторить анализ еще 2 раза в последующие циклы. Если сумма 3 измерений составляет менее 30, значит есть недостаточность лютеиновой фазы. Состоявшуюся овуляцию можно определить по УЗИ на 20-25 дни цикла.
Лечение СПЯ начинается с немедикаментозных методов коррекции здоровья. Пациентке требуется нормализовать массу тела. Из препаратов назначают комбинированные гормональные средства, содержащие гестагены и эстрогены. При гирсутизме и акне применяется антиандроген – спиронолактон. Если у женщины есть противопоказания к приему комбинированных контрацептивов, то назначают гестагены. При непереносимости препаратов 1-ой линии терапии или в дополнение к ним по необходимости прописывают метформин (особенно при избыточной массе тела или ожирении). При бесплодии из-за отсутствия овуляции рекомендуют использование кломифена. Иногда стимулируют выход яйцеклетки из фолликула с помощью гонадотропинов или лапароскопического дриллинга яичников (пункция).
Эндометриоидные кисты
При эндометриозе формируются новообразования на яичниках, состоящие из ткани, подобной эндометрию. Во время менструального периода эктопический очаг отторгает фрагменты, выделившаяся кровь остается внутри образования и копится. Эндометриоидные кисты яичника называют шоколадными из-за характерного цвета застарелой крови.
Пациентки во время менструации и при половых контактах испытывают тазовые боли. Альгодисменорея из-за своей интенсивности приводит к потере трудоспособности пациентки во время месячных, особенно в 1-ые дни.
Эндометриоидная киста может влиять негативно на овуляцию. Из-за хронического воспаления образуются рубцы и спайки, мешающие освобождению яйцеклетки. При вовлечении в процесс маточных труб нарушается их проходимость.
Диагноз ставится по УЗИ, МРТ, но лучше всего происхождение кисты из-за эндометриоза определяется с помощью лапароскопии. Во время выполнения процедуры могут удалить кисты.
При обнаружении новообразований в малом тазу надо записываться к гинекологу. Будет ли вызывать киста яичника бесплодие или нет, устанавливается в индивидуальном порядке. Опытные специалисты консультируют в медицинском центре «ЗДОРОВЬЕ ПРОСТО».